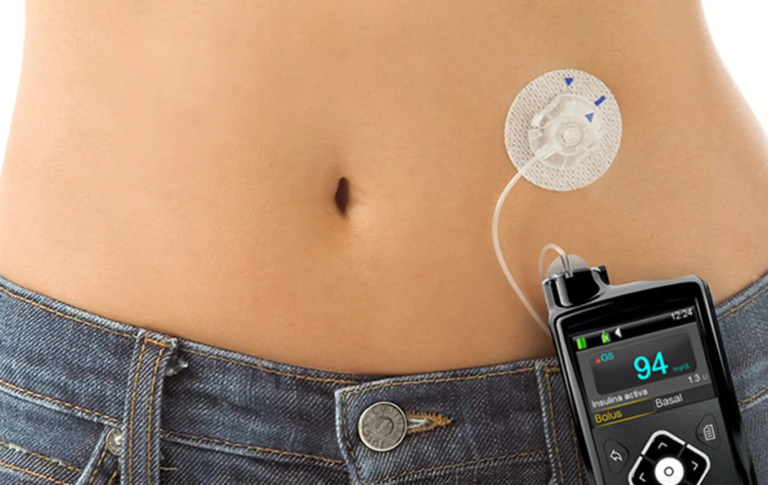
A 3ª Turma do Superior Tribunal de Justiça, em julgamento finalizado nesta terça-feira (12/11), entendeu que as operadoras de planos de saúde devem cobrir o fornecimento de bomba de insulina para os beneficiários diagnosticados com diabetes tipo 1 quando devidamente comprovada a necessidade do equipamento.
Para o colegiado, além de o sistema de infusão contínua de insulina ter comprovação de eficácia médica, não há autorização legal expressa para que as operadoras excluam essa cobertura de seus planos.
Com a decisão — que muda o entendimento do colegiado sobre o tema —, a turma manteve acórdão do Tribunal de Justiça de São Paulo que condenou uma operadora a cobrir o tratamento domiciliar com sistema de infusão contínua de insulina para um adolescente diagnosticado com diabetes tipo 1.
“O sistema de infusão contínua de insulina, quando corretamente prescrito, beneficia o paciente, ao lhe proporcionar o tratamento mais adequado e eficiente, e a própria operadora do plano de saúde, ao evitar o custo do tratamento das complicações agudas e crônicas da diabetes mellitus tipo 1″, afirmou a relatora do recurso, ministra Nancy Andrighi.
Estudos comprovam eficácia da bomba
No recurso ao STJ, a operadora alegou que o fato de o médico indicar o tratamento com a bomba como o mais adequado não atribui ao produto certeza científica suficiente para tornar a cobertura compulsória. Ainda segundo a recorrente, a Lei 14.454/2022 não afastou as previsões normativas que excluem da cobertura medicamentos de uso domiciliar e órteses que não sejam ligadas a ato cirúrgico.
A ministra Nancy Andrighi comentou que, especialmente depois de 2018, vários estudos científicos passaram a demonstrar os benefícios clínicos da utilização da bomba de insulina para pacientes com diabetes: melhora do controle da glicemia, diminuição da necessidade de injeções e redução de casos de internação em razão da doença, entre outros.
“Reforçam essa ideia as diversas notas técnicas emitidas, recentemente, pelo NatJus Nacional, divulgadas pelo Conselho Nacional de Justiça, confirmando a existência de evidências científicas e com manifestação favorável ao fornecimento específico do sistema de infusão contínua de insulina e seus insumos”, completou.
Não é medicamento
Nancy Andrighi reconheceu que, como alegou o plano de saúde, a Lei 9.656/1998, em regra, não obriga as operadoras a custearem remédios para tratamento domiciliar e órteses não relacionadas a intervenções cirúrgicas.
Por outro lado, a ministra ressaltou que a Agência Nacional de Vigilância Sanitária (Anvisa) registra as bombas de insulina como “produtos para a saúde”, classificação esta que não se confunde com a dos medicamentos, conforme a RDC 751/2022 da agência reguladora.
Do mesmo modo, ela apontou que a Anvisa não classifica a bomba de insulina entre as órteses, definidas como um material permanente ou transitório que auxilia as funções de partes do corpo humano.
De acordo com Nancy Andrighi, a análise quanto à obrigatoriedade do fornecimento da bomba, por ser tratamento não elencado no rol da Agência Nacional de Saúde Suplementar (ANS), deve observar os parâmetros estabelecidos pela Segunda Seção do STJ no julgamento dos EREsps 1.886.929 e 1.889.704, ou aqueles trazidos pela Lei 14.454/2022 – a qual incluiu o parágrafo 13 no artigo 10 da Lei 9.656/1998, seguindo a orientação da Segunda Seção no julgamento do REsp 2.038.333.
REsp 2.126.466
Clique aqui para ler a decisão
Fonte: Conjur